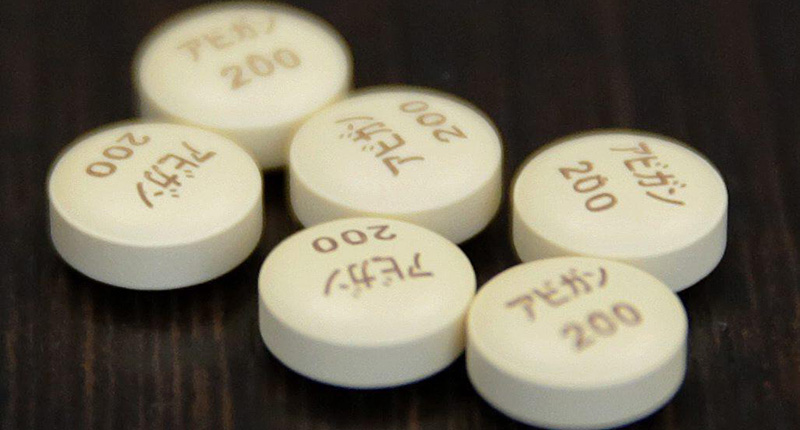
L’efficacia dell’antivirale – di cui si è discusso molto dopo un video sui social – è ancora oggetto di studio e sperimentazioni, come ha spiegato l’Agenzia Italiana del Farmaco.
Nel fine settimana è circolato molto online un video di un farmacista laziale che parla con toni entusiastici dell’Avigan (favipiravir), un farmaco antivirale disponibile in Giappone che avrebbe dato esiti positivi in una sperimentazione su pazienti affetti da coronavirus. Il video è stato in seguito ripreso da numerosi giornali e da alcune trasmissioni televisive, e non sono mancate polemiche nei confronti delle istituzioni che autorizzano i farmaci, con accuse di non essersi occupate della questione. In realtà l’Avigan è stato sperimentato su un numero ristretto di pazienti con esiti scientifici ancora incerti, e non è un medicinale tenuto segreto: è noto da tempo all’Agenzia Italiana del Farmaco (AIFA), autorità che ha il compito di vigilare sulla sicurezza dei medicinali e di autorizzarne l’uso in Italia.
Il video dal Giappone
Cristiano Aresu ha 41 anni, lavora come farmacista e frequenta spesso il Giappone. Nel pomeriggio di sabato 21 marzo, Aresu ha pubblicato su Facebook un video di circa tre minuti, nel quale mostra una piazza di Tokyo sostenendo che la popolazione sia tornata a condurre una vita normale, anche grazie all’impiego dell’Avigan per trattare i malati di COVID-19, la malattia causata dal coronavirus. Nel video dice che il farmaco “ha fatto rinascere il Giappone” e lo ha fatto “tornare a respirare”, aggiungendo poi che gli italiani dovrebbero chiedere “a gran voce” al governo di avere l’Avigan per risollevarsi come hanno fatto i giapponesi.
Domenica 22 marzo l’edizione cartacea del Corriere della Sera ha parlato di Aresu in un breve articolo intitolato “L’esperienza da Tokyo: l’antinfluenzale per i casi lievi”, con una lunga serie di virgolettati nei quali il farmacista sosteneva che la somministrazione dell’Avigan “blocca il progredire della malattia nel 91 per cento dei casi”. Qualche cautela era espressa alla fine dell’articolo, che citava anche gli “effetti positivi” riscontrati “dagli scienziati cinesi”, senza fornire maggiori dettagli.
Che cos’è l’Avigan
Avigan è il nome commerciale del favipiravir, un farmaco antivirale sviluppato dall’azienda farmaceutica Toyama Chemical (del gruppo giapponese Fujifilm) attivo contro alcuni tipi di virus a RNA. È stato progettato con l’obiettivo di bloccare i meccanismi utilizzati dai virus per replicarsi nell’organismo, in modo da aiutare il sistema immunitario a sbarazzarsene, in tempi più rapidi e con minori conseguenze per la salute.
Il farmaco è stato approvato dalle autorità di controllo giapponesi nel 2014, prevedendo un suo possibile utilizzo nel caso delle pandemie influenzali, quindi causate da virus diversi dal coronavirus. A oggi ci sono però ancora dubbi sull’efficacia dell’Avigan, soprattutto nella sua capacità di proteggere le cellule che compongono i tessuti delle vie aeree superiori, dove di solito i virus influenzali fanno più danni.
A differenza di quanto sostiene Aresu, a oggi l’impiego dell’Avigan in Giappone è consentito solamente in particolari condizioni di emergenza, quando altri antivirali si dimostrano inefficaci. Inizialmente Toyama Chemical sperava che l’approvazione da parte delle autorità potesse includere più casi, facendo dell’Avigan un sostituto del Tamiflu, farmaco sul mercato ormai da tempo e che dà risultati positivi nel trattamento di alcune sindromi influenzali. Attualmente l’impiego dell’Avigan è consentito in Giappone e da circa una settimana in Cina, mentre il farmaco non è ancora approvato dalle principali autorità per i farmaci al mondo come la statunitense FDA e l’europea EMA.
Ricerca
Lo studio più citato finora sull’Avigan e il coronavirus è una ricerca condotta in Cina da Qingxian Cai (Università di Shenzhen) e colleghi su 80 pazienti, per mettere a confronto gli effetti del farmaco con quelli di altri antivirali (lopinavir/ritonavir). Secondo lo studio, l’impiego dell’Avigan avrebbe ridotto di 4 giorni circa il tempo di scomparsa del coronavirus dai pazienti, rispetto agli 11 giorni mediamente necessari nel gruppo di controllo trattato con gli altri medicinali. Lo studio parla anche di un miglioramento delle TAC ai polmoni nel 91 per cento dei casi, cosa comunque diversa dall’affermazione sulla capacità dell’Avigan di “bloccare la malattia” segnalata da Aresu.
La ricerca non è stata ancora pubblicata e ha comunque riguardato una quantità ridotta di pazienti, senza una loro selezione prima del trattamento, cosa che ha probabilmente falsato alcuni risultati. In Cina, tuttavia, test e verifiche con l’antivirale stanno proseguendo già da diverse settimane, per valutarne gli effetti.
Cosa dice l’AIFA
L’AIFA ha espresso le proprie perplessità sull’Avigan, ricordando che lo studio cinese ha preso in considerazione casi di COVID-19 non grave:
Sebbene i dati disponibili sembrino suggerire una potenziale attività di favipiravir, in particolare per quanto riguarda la velocità di scomparsa del virus dal sangue e su alcuni aspetti radiologici, mancano dati sulla reale efficacia nell’uso clinico e sulla evoluzione della malattia. Gli stessi autori riportano come limitazioni dello studio che la relazione tra titolo virale e prognosi clinica non è stata ben chiarita e che, non trattandosi di uno studio clinico controllato, ci potrebbero essere inevitabili distorsioni di selezione nel reclutamento dei pazienti.
In Italia, l’AIFA ha il compito di assicurarsi che i farmaci siano sicuri ed efficaci e non ha alcun interesse a ostacolare l’introduzione di nuovi medicinali, come verrebbe da pensare osservando il video da Tokyo e leggendo altre insinuazioni circolate online nelle ultime ore. La tutela della salute pubblica passa anche dalla valutazione e l’eventuale approvazione di nuovi trattamenti, che devono però prima dimostrare di essere efficaci anche da un punto di vista di costi e benefici sanitari (per esempio con una valutazione sugli eventuali effetti collaterali rispetto ai potenziali benefici).
La Commissione Tecnico-Scientifica dell’AIFA si riunirà nuovamente oggi per nuove valutazioni generali sui farmaci disponibili, o da sperimentare, contro il coronavirus, e ha annunciato nuovi approfondimenti anche sull’Avigan.