Non siamo riusciti a farne uno contro SARS e MERS negli ultimi 15 anni, ma l’attuale sforzo contro la COVID-19 è senza precedenti e i ricercatori sono ottimisti.
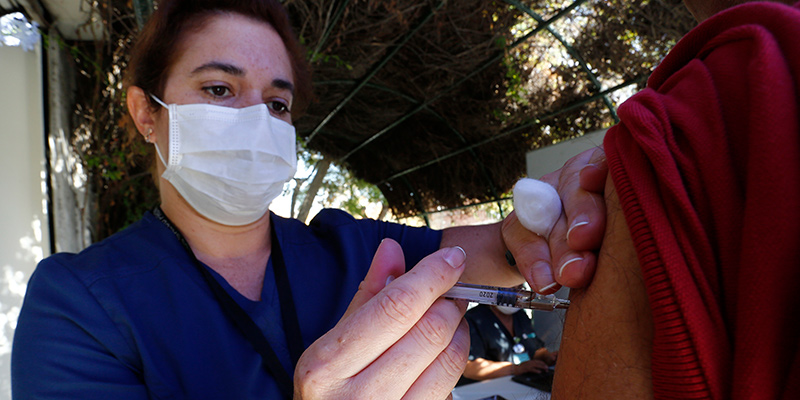
Un vaccino contro la COVID-19 potrebbe essere la risorsa più importante per fermare la pandemia da coronavirus, ma tempi ed esiti delle numerose ricerche in corso per svilupparlo sono tutt’altro che scontati. I più ottimisti ritengono che un primo vaccino da impiegare sulla popolazione potrebbe essere pronto entro un anno, ma altri esperti invitano a maggiori cautele, ricordando che sviluppare e produrre vaccini richiede enormi risorse ed è estremamente complicato. A oggi, inoltre, non esiste alcun vaccino già impiegato sulla popolazione per prevenire infezioni da altri coronavirus, nonostante questi tipi di virus siano conosciuti da quasi 60 anni.
Coronavirus
Il primo coronavirus umano fu scoperto all’inizio degli anni Sessanta e ricondotto a una delle cause del comune raffreddore, che comporta una lieve infezione delle vie aeree superiori. Negli anni, i ricercatori avrebbero scoperto diversi altri tipi di coronavirus, chiamandoli in questo modo per la loro forma particolare: attaccate alla capsula che protegge il codice genetico (RNA) del virus, ci sono tante punte che ricordano quelle di una corona. È attraverso le proteine presenti su queste punte che i coronavirus riescono a legarsi alle membrane delle cellule, ingannando le loro difese per introdurre il codice genetico virale e sfruttare i meccanismi cellulari per replicarsi, con nuove copie che andranno poi a invadere altre cellule.
SARS
Dopo un lungo periodo di scarso interesse, i ricercatori hanno iniziato a occuparsi più intensamente dei coronavirus nel 2002, quando fu scoperta una grave malattia respiratoria – la SARS – causata proprio da uno di questi virus. In pochi mesi, la SARS causò la morte di almeno 700 persone su 8mila casi rilevati, rivelandosi particolarmente pericolosa e letale. La malattia si sviluppò per lo più negli ambienti ospedalieri in alcuni paesi asiatici e fu contenuta relativamente in fretta, con una drastica riduzione dei casi già nel luglio del 2003.
MERS
Una decina di anni dopo, un’altra malattia causata da un coronavirus – la MERS – portò nuove grandi preoccupazioni tra ricercatori e medici, per il suo alto tasso di letalità, intorno al 35 per cento: più di un terzo delle persone con la malattia moriva. Anche per la MERS la diffusione al di fuori degli ospedali, dove si concentrava la maggior parte dei casi, divenne in breve tempo estremamente sporadica e questo contribuì alla riduzione dei casi e a un più facile contenimento della malattia. I casi positivi rilevati furono circa 2.500 con quasi 900 morti. La MERS costituisce comunque ancora un pericolo per la salute pubblica, e per questo l’Organizzazione Mondiale della Sanità (OMS) mantiene iniziative e progetti per contenerla il più possibile.
Non ci sono vaccini per SARS e MERS
Le ricerche di un vaccino per la SARS furono avviate quasi immediatamente dopo la scoperta della malattia, ma con tempi piuttosto lunghi, se paragonati a quelli delle attuali ricerche contro il coronavirus della COVID-19 che si basano su tecnologie che non erano disponibili circa 20 anni fa. Per mappare le informazioni genetiche (genoma) del coronavirus della SARS furono necessari quasi quattro mesi, a differenza delle poche settimane necessarie a inizio anno per l’attuale coronavirus.
Fu poi necessario più di un anno per avere un primo vaccino sperimentale contro la SARS, i cui test iniziarono a Pechino (Cina) alla fine del dicembre del 2004. L’epidemia era ormai finita e la malattia non costituiva più un’immediata minaccia, quindi le attività di ricerca rallentarono e fu data la priorità ad altri studi. Con la MERS le cose non andarono molto diversamente: i tempi di mappatura del coronavirus che la causa furono un po’ più rapidi, ma lo sviluppo di un vaccino si rivelò comunque difficile e particolarmente dispendioso.
L’economia dei vaccini
La scarsa diffusione delle due malattie e le epidemie piuttosto contenute che hanno causato negli anni sono tra le principali cause dell’inesistenza di un vaccino. Si stima che dall’avvio delle prime ricerche alla commercializzazione i costi per lo sviluppo di un vaccino possano aggirarsi intorno a un miliardo di dollari, una spesa enorme e difficilmente alla portata di singoli centri di ricerca, che avviano quindi collaborazioni con le aziende farmaceutiche per proseguire le loro attività o provano ad accedere a fondi di iniziative internazionali benefiche.
Sia dal punto di vista sanitario sia da quello economico, sviluppare un vaccino è come fare una scommessa: si punta su una soluzione investendo grandi risorse, confidando che questa si riveli efficace e che nel frattempo l’esigenza di avere un vaccino resti alta. La domanda è determinata da numerosi fattori, che si riconducono comunque all’esistenza e alla diffusione di una malattia infettiva che si vuole fermare: se la malattia è poco diffusa e porta a contagi piuttosto sporadici, viene meno l’esigenza di produrre un vaccino per contrastarla, perché le risorse impiegate per svilupparlo potrebbero essere investite meglio in altre iniziative.
Dinamiche di questo tipo sono sempre in gioco non solo nel settore farmaceutico, ma anche in quello della ricerca pubblica e derivano da valutazioni su costi e opportunità. La ricerca per malattie più diffuse può portare in prospettiva a benefici per un maggior numero di persone, soprattutto nel settore dei vaccini dove l’obiettivo è prevenire infezioni che causano altri problemi di salute (alcuni virus e batteri possono contribuire a far sviluppare patologie rare e invalidanti, per esempio).
Sviluppare vaccini
Tutti questi fattori, insieme alle difficoltà tecniche, hanno fatto sì che a oggi non fossero sviluppati vaccini contro la SARS e la MERS, ma questo non significa che gli sforzi non siano proseguiti. Di recente, l’OMS ha comunicato che su 33 vaccini sperimentali per la SARS solamente due hanno raggiunto la fase dei test clinici con esseri umani, tutti gli altri si sono fermati prima delle sperimentazioni sugli individui. Per la MERS solo tre vaccini hanno raggiunto la fase dei test clinici, su 48 candidati.
Semplificando molto, un vaccino serve a renderci immuni senza che prima ci si debba ammalare. Per ottenere questo risultato si possono impiegare diverse strategie, come somministrare una versione depotenziata dell’agente infettivo (virus o batterio) o solo dei suoi “pezzi”, in modo che il nostro sistema immunitario impari a riconoscere la minaccia, a contrastarla e a serbarne un ricordo nel caso di successive infezioni.
Nel Novecento, i vaccini hanno permesso di salvare milioni di vite e di eliminare quasi completamente malattie pericolose, invalidanti e talvolta letali, come il vaiolo e la poliomielite. Sono una risorsa essenziale per prevenire le malattie e nell’ultimo secolo hanno contribuito a fare aumentare l’età media della popolazione, in buona parte del mondo.
Trovare il giusto sistema per istruire il nostro sistema immunitario senza farci ammalare non è però semplice, e le complicazioni sono spesso dovute a come sono fatti gli agenti infettivi. Si stima che esistano milioni di diverse specie di virus in natura e che di queste solo 5mila siano state descritte nel dettaglio. Ogni specie ha proprie caratteristiche e spesso una spiccata tendenza a mutare, cioè a modificare alcune delle proprie caratteristiche per eludere le difese degli organismi che attacca, in modo da poter diffondere l’infezione e proseguire la propria esistenza. Le differenze e le mutazioni sono il grattacapo più grande per i ricercatori che sviluppano i vaccini.
Identificata la soluzione più promettente, viene avviata la fase di sperimentazione vera e propria per comprendere capacità e limiti del nuovo vaccino. Di solito si effettuano prima sperimentazioni in laboratorio su cavie animali: viene somministrato loro il vaccino e dopo qualche tempo il virus contro il quale dovrebbero essere diventati immuni. Se gli animali si ammalano, significa che qualcosa non ha funzionato nella progettazione del vaccino.
Ci sono naturalmente molti altri scenari nella sperimentazione che comprendono, per esempio, la somministrazione di una o più dosi a cavie sane e che non verranno infettate, semplicemente per valutare la sicurezza del vaccino, l’attivazione della risposta immunitaria e la sua durata.
Una volta verificate sicurezza ed efficacia del vaccino, con tutte le cautele del caso – considerato che un test su cavie animali non implica risultati analoghi per gli esseri umani – si passa ai test clinici che coinvolgono volontari di solito in aree dove è presente la malattia infettiva. Per motivi etici non si procede a infettare i volontari come viene invece fatto nelle prime sperimentazioni sulle cavie animali, e questo implica ulteriori difficoltà nel mantenere tempi rapidi nella valutazione di un nuovo vaccino (il rischio di fare ammalare un individuo e di non poterlo poi curare nel caso in cui non funzionasse l’immunizzazione sarebbe del resto troppo alto).
Verificata l’efficacia, la parte più consistente e lunga diventa il periodo di osservazione sui volontari che hanno ricevuto il vaccino. Vengono tenuti periodicamente sotto controllo per alcuni anni, sia per assicurarsi che la vaccinazione non abbia portato a effetti collaterali imprevisti (un’evenienza piuttosto rara) sia per valutare la durata dell’immunizzazione di ogni individuo vaccinato.
È un passaggio essenziale e necessario, soprattutto perché, a differenza di quasi tutti gli altri farmaci, un vaccino viene somministrato per evitare una minaccia che le persone non hanno ancora incontrato e per la quale non stanno soffrendo, invece che per una malattia già esistente.
In condizioni normali l’intero processo può durare svariati anni e questo, insieme alle ragioni economiche che abbiamo visto prima, spiega perché a quasi 20 anni dai primi casi di SARS rilevati e poi di MERS non esista ancora un vaccino contro i loro coronavirus.
E per l’Ebola e l’AIDS?
L’Ebola e l’AIDS sono due malattie causate da virus diversi tra loro e diversi dai coronavirus, quindi fare un confronto diretto sarebbe piuttosto fuorviante. Si possono però derivare alcuni insegnamenti dalla ricerca dei vaccini per queste due malattie.
La malattia da virus Ebola causa febbre molto alta ed emorragie interne che si rivelano spesso letali. È diffusa per lo più nell’Africa sub-sahariana e causa focolai relativamente limitati perché è molto letale: in media uccide più della metà degli infetti e quindi i virus che la causano (ce ne sono più tipi) non rimangono molto a lungo in circolazione. Sono stati necessari quasi 15 anni prima che un vaccino fosse realizzato e poi approvato per uso medico dalle principali autorità sanitarie internazionali. L’approvazione definitiva è avvenuta appena lo scorso anno, anche se il vaccino (il suo nome commerciale è Ervebo) era già stato impiegato nelle emergenze sanitarie dovute alle epidemie degli ultimi anni nella Repubblica Democratica del Congo con risultati incoraggianti.
Contro l’AIDS non esiste invece a tutt’oggi un vaccino, nonostante il virus implicato nel suo sviluppo (HIV) sia noto da circa 40 anni. La ricerca di una soluzione efficace si è rivelata estremamente complessa, sia a causa dell’alta capacità del virus di mutare, sia perché lo stesso profilo genetico dell’HIV è estremamente variabile e non è semplice creare un vaccino “ad ampio raggio” che riesca a coprire tutte queste differenze. L’HIV inoltre può rimanere per decenni inattivo nelle persone infette, che conducono una vita senza sintomi. Non è chiaro dove restino queste “riserve” del virus e che cosa fa sì che diventino attive a un certo punto, così come non ci sono casi chiari di guarigione che potrebbero aiutare i ricercatori a sviluppare vaccini di nuova generazione.
Quindi il vaccino contro la COVID-19?
Con circa 2,6 milioni di casi positivi rilevati in tutto il mondo e oltre 180mila morti, la COVID-19 è la più grande emergenza sanitaria degli ultimi tempi legata a una malattia infettiva, e per questo ha suscitato una mobilitazione molto più grande rispetto a quanto avvenne per SARS e MERS, rimaste confinate in aree geografiche molto più ristrette. Oltre agli sforzi sanitari in corso, che interessano milioni di medici in tutto il mondo, la pandemia ha portato a una produzione senza precedenti di ricerche sui coronavirus e nello specifico sul SARS-CoV-2 che causa la COVID-19.
Il senso di urgenza per un vaccino è condiviso dall’OMS, dalle istituzioni sanitarie e dai governi di buona parte del mondo. Complici i progressi raggiunti negli ultimi anni nelle tecniche di analisi e sequenziamento genetico, numerosi centri di ricerca hanno potuto sviluppare vaccini sperimentali in tempi stretti.
Secondo l’ultimo rapporto dell’OMS, a oggi ci sono 83 vaccini candidati contro la COVID-19 e sei di questi sono entrati nelle fasi iniziali dei test clinici. Ciò non implica che un vaccino sia praticamente pronto, ma indica comunque un grande fermento nella ricerca che rende ottimisti osservatori ed esperti.
A marzo a Seattle (Stati Uniti) è stato avviato il primo test clinico su esseri umani, saltando quelli preliminari sugli animali, per verificare sicurezza ed efficacia del loro vaccino. L’Università di Oxford (Regno Unito) ha anche avviato i primi test su esseri umani e confida di produrre entro la fine dell’estate un milione di dosi, per verificare l’efficacia della sua soluzione su un campione rappresentativo della popolazione. Sanofi e GSK, due delle più grandi aziende farmaceutiche al mondo, hanno annunciato una collaborazione per sviluppare un loro vaccino.
Sicurezza e immunità
La strada verso un vaccino contro la COVID-19 è comunque ancora lunga. I ricercatori dovranno dimostrare che le loro proposte siano prima di tutto sicure e che non causino più rischi per la salute rispetto a quelli che dovrebbero prevenire. Dovranno poi dimostrare che il vaccino attivi una risposta immunitaria nel nostro organismo e che questa rimanga per un lasso di tempo accettabile.
A oggi non sappiamo se e per quanto tempo si diventi immuni al SARS-CoV-2, e questo potrebbe condizionare sforzi ed esiti delle ricerche per un vaccino. Per altri coronavirus, come quelli che causano il comune raffreddore, la memoria immunitaria dura poco meno di un anno, poi sembra svanire esponendoci nuovamente alla malattia. Per la SARS, il cui coronavirus ha diverse cose in comune con quello attuale, il periodo di immunizzazione sembra essere più ampio, e questo lascia un poco più ottimisti gli esperti.
Se il periodo di immunità dovesse corrispondere a un anno circa, e si trovasse un vaccino efficace, potrebbe essere necessario vaccinarsi ogni anno, come già avviene con le campagne vaccinali stagionali per l’influenza (che è causata da virus diversi dai coronavirus, e che sono più mutevoli).
Verifiche e produzione
Una volta dimostrata l’affidabilità e la capacità di immunizzare, il vaccino dovrà essere analizzato e poi approvato dai principali organismi di controllo per la sicurezza dei farmaci. Questi controlli sono basati sulle analisi svolte da chi propone il vaccino, ma le autorità possono chiedere ulteriori approfondimenti e test, se ritengono che le evidenze presentate non siano sufficienti.
Quando un vaccino sarà approvato, occorrerà affrontare un’altra grande sfida: produrne quantità sufficienti per diffonderlo tra la popolazione. Considerata la diffusione della malattia e le fasce di età più a rischio, potrebbero essere necessari miliardi di dosi di vaccino, una quantità che richiederebbe uno sforzo produttivo senza precedenti. I tempi per produrre i vaccini variano molto a seconda delle soluzioni e delle tecnologie utilizzate: per quelli influenzali sono necessarie settimane.
Stimare con precisione il numero di persone da vaccinare è complicato e molto dipenderà dalle valutazioni dei singoli stati, e dalla disponibilità di quantità sufficienti di vaccini. Gli esperti dicono che dovrebbe diventare immune il 60-70 per cento della popolazione per ridurre la diffusione della malattia. Nella percentuale sono comprese le persone che si ammalano e guariscono, ma questo lascia comunque la necessità di vaccinare milioni di persone in ogni paese. Un vaccino non è inoltre mai efficace al 100 per cento, quindi nei conteggi occorrerà tenere in considerazione gli individui che lo riceveranno, ma non svilupperanno comunque una risposta immunitaria tale da proteggerli.
Scelte
I governi dovranno quindi fare scelte sulla base delle dosi di vaccino di cui disporranno. I primi a essere vaccinati potrebbero essere gli operatori sanitari, per ridurre il loro rischio di infezione e assicurarsi che possano fornire assistenza medica. Il vaccino potrebbe essere poi somministrato ai lavoratori nei settori essenziali, nelle altre persone a rischio (per esempio con malattie già in corso) e negli anziani, la fascia della popolazione più esposta al coronavirus. Per le persone anziane rimane il problema di una minore risposta immunitaria rispetto ai soggetti più giovani, condizione che potrebbe rendere necessari più richiami del vaccino.
Tempi
Come abbiamo visto, il percorso verso un vaccino contro la COVID-19 è ancora piuttosto lungo e tortuoso. Gruppi di ricerca e aziende farmaceutiche mostrano un certo ottimismo, sostenendo che entro la fine dell’anno si potrebbero già avere vaccini sufficientemente sicuri e sui quali effettuare test su larga scala. Il parere di diversi immunologi è che non avremo a disposizione un vaccino prima del prossimo anno, e che potrebbero essere necessari fino a un paio di anni per avere dosi disponibili per coprire le esigenze della maggior parte della popolazione.
Nel frattempo, medici e ricercatori confidano di elaborare protocolli di cura più efficaci contro la COVID-19, anche grazie ai numerosi studi che vengono pubblicati quotidianamente sugli effetti della malattia sul nostro organismo. Le pratiche di distanziamento sociale e i nuovi cicli di isolamento, come rimanere a casa, contribuiscono inoltre a tenere sotto controllo la situazione, dando più possibilità agli ospedali di trattare i malati senza essere sopraffatti da ondate di pazienti, come avvenuto all’inizio dell’epidemia in Italia.